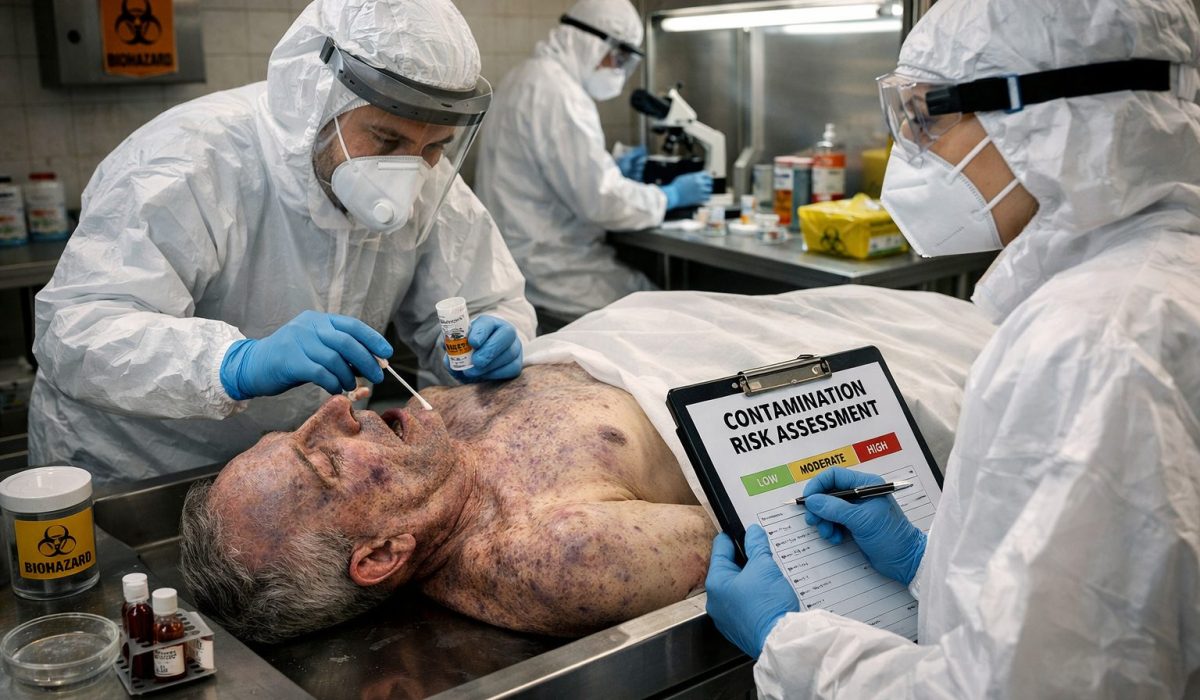
Comprendre la contamination post-mortem et ses enjeux
La contamination post-mortem désigne l’ensemble des transferts, proliférations ou diffusions d’agents biologiques, chimiques ou particulaires pouvant survenir après le décès d’une personne. Cette notion recouvre plusieurs réalités très différentes. Dans certains cas, il s’agit de la persistance d’un agent infectieux déjà présent avant la mort. Dans d’autres, la contamination apparaît ou s’amplifie après le décès en raison des conditions de conservation, de manipulation, de transport ou d’exposition du corps à son environnement. Le sujet est particulièrement sensible, car il concerne à la fois la santé publique, la sécurité des professionnels, la protection des familles, la conformité réglementaire et la maîtrise de la réputation d’un établissement ou d’une structure intervenante.
Évaluer le niveau de risque ne consiste donc pas à répondre par oui ou par non à la question de la dangerosité. Il s’agit plutôt de mesurer une probabilité, d’identifier des scénarios de transmission crédibles, de qualifier leur gravité potentielle et de décider des mesures adaptées. Une contamination post-mortem ne produit pas les mêmes conséquences selon qu’elle est détectée dans une chambre mortuaire hospitalière, sur un lieu de décès isolé, dans le cadre d’une autopsie médico-légale, pendant un transport longue distance ou lors d’une toilette mortuaire. Le raisonnement ne peut jamais être purement théorique. Il dépend du contexte, des pratiques, du délai écoulé depuis le décès, de l’état du corps, des équipements disponibles et du niveau de formation des intervenants.
Le risque doit aussi être compris dans un sens large. On pense souvent en priorité au risque infectieux, ce qui est logique, mais il ne faut pas négliger les risques de contamination croisée entre zones propres et zones sales, la projection de liquides biologiques, l’aérosolisation de particules lors de gestes invasifs, la contamination des surfaces, la contamination des véhicules de transport, la mauvaise gestion des déchets, ou encore l’exposition indirecte des proches. Le niveau de risque post-mortem est donc multifactoriel. Une évaluation sérieuse exige une lecture combinée de la source de danger, du vecteur de diffusion, des personnes exposées et des barrières de maîtrise en place.
Ce thème intéresse des acteurs très variés : hôpitaux, Ehpad, opérateurs funéraires, services de médecine légale, équipes de secours, entreprises de transport sanitaire, assureurs, responsables qualité, collectivités, structures de gestion de crise et même donneurs d’ordres privés. Tous recherchent une méthode claire pour objectiver le danger, hiérarchiser les situations et éviter les réponses excessives ou, à l’inverse, insuffisantes. Une surévaluation systématique entraîne des coûts, des retards, des tensions relationnelles et parfois des pratiques inutiles. Une sous-évaluation expose les professionnels, fragilise la traçabilité et peut conduire à des incidents graves.
L’un des défis majeurs tient au fait que le risque post-mortem est souvent perçu à travers des représentations émotionnelles. La mort produit un effet psychologique fort. Certaines contaminations sont redoutées au-delà de leur probabilité réelle, tandis que d’autres sont banalisées alors qu’elles exigeraient une vigilance renforcée. L’évaluation du risque doit donc reposer sur une méthode structurée, capable de distinguer la peur du danger réel, l’hypothèse du fait documenté, l’exception du cas courant.
Le bon niveau de décision repose toujours sur des questions simples mais essentielles : de quel type de contamination parle-t-on exactement ? Quelle est la source probable ? Quel est le délai depuis le décès ? Quels gestes ont déjà été réalisés ? Qui est susceptible d’être exposé ? Quelle est la voie d’exposition la plus plausible ? Quels moyens de protection sont disponibles ? Quelles conséquences peut-on raisonnablement anticiper ? À partir de ces réponses, il devient possible de positionner le niveau de risque, puis d’ajuster les mesures opérationnelles sans improvisation.
Pourquoi l’évaluation du risque ne peut pas être standardisée à l’excès
Il existe une tentation fréquente dans les organisations : vouloir créer une grille unique applicable à tous les décès. Cette approche rassure sur le papier, mais elle atteint vite ses limites. La contamination post-mortem ne suit pas un schéma universel, car les facteurs d’exposition varient considérablement d’une situation à l’autre. Deux corps présentant la même cause de décès théorique peuvent exposer les intervenants à des niveaux de risque très différents selon l’état de conservation, la température ambiante, les soins déjà réalisés, les manipulations antérieures ou les contraintes du site.
La première raison pour laquelle une standardisation excessive pose problème est la variabilité biologique. Certains agents pathogènes survivent plus ou moins longtemps après la mort selon les tissus concernés, l’humidité, la chaleur, l’ensoleillement, le confinement et la nature des fluides biologiques présents. Le risque n’est donc pas figé au moment du décès. Il évolue. Une situation faiblement préoccupante dans les premières heures peut devenir plus complexe en cas de macération, de fuite liquidienne, d’absence de réfrigération ou d’exposition prolongée à un milieu contaminé.
La deuxième raison est liée aux pratiques humaines. Un corps non manipulé dans un espace contrôlé ne présente pas le même niveau de danger qu’un corps ayant fait l’objet de multiples transferts, d’un retrait d’équipements invasifs, d’une préparation sommaire sur site ou d’une prise en charge sans protocole. Le risque dépend moins d’une catégorie abstraite que des gestes effectivement réalisés. C’est pourquoi une évaluation crédible doit reconstituer la chaîne des interventions : qui a fait quoi, à quel moment, avec quels moyens, dans quel environnement.
La troisième raison tient au profil des personnes exposées. Un professionnel formé, équipé et habitué à appliquer des précautions adaptées n’est pas exposé de la même manière qu’un proche, un agent de transport non spécialisé, un personnel de nettoyage généraliste ou un intervenant ponctuel. Le niveau de risque n’est pas seulement une propriété de la situation. Il résulte aussi de la rencontre entre un danger et une vulnérabilité. Une même scène peut être classée différemment selon les publics concernés.
Enfin, la standardisation excessive ignore souvent l’enjeu de proportionnalité. Certaines structures appliquent par défaut des mesures maximales à tous les cas pour se protéger juridiquement ou psychologiquement. À court terme, cette stratégie semble sécurisante. À moyen terme, elle génère de la fatigue opérationnelle, une perte de sens des consignes, des dépenses inutiles et parfois une baisse de vigilance sur les cas réellement critiques. Lorsque tout est considéré comme très dangereux, plus rien n’est véritablement priorisé.
Une bonne méthodologie doit donc conjuguer standardisation et adaptation. La standardisation est utile pour définir les critères d’analyse, les seuils d’alerte, les rôles et la traçabilité. L’adaptation est indispensable pour tenir compte de la réalité du terrain. En pratique, cela signifie qu’il faut bâtir un cadre commun, mais laisser une capacité d’ajustement fondée sur des faits observables et non sur des impressions. Le bon outil n’est pas une fiche figée, mais une matrice d’aide à la décision.
Les grandes catégories de contamination post-mortem à identifier
Avant même d’évaluer le niveau de risque, il faut clarifier la nature de la contamination envisagée. Beaucoup d’erreurs d’analyse proviennent d’un amalgame entre plusieurs types de danger. Or la stratégie de prévention n’est pas la même selon qu’il s’agit d’un risque infectieux, chimique, environnemental ou lié à une dégradation organique avancée.
La première grande catégorie est la contamination biologique. Elle regroupe la présence potentielle de bactéries, virus, champignons ou autres agents pathogènes dans les fluides, les tissus, les sécrétions, les exsudats ou les surfaces souillées au contact du corps. C’est la catégorie la plus souvent considérée, car elle renvoie directement au risque pour les professionnels qui manipulent le défunt. Elle inclut aussi la contamination croisée par le matériel, le linge, les brancards, les housses, les surfaces de contact ou les équipements de protection mal retirés.
La deuxième catégorie concerne la contamination par les liquides biologiques et matières organiques. Elle n’est pas toujours synonyme d’infection certaine, mais elle constitue un vecteur majeur d’exposition. Les écoulements, fuites, projections ou imbibitions modifient immédiatement l’appréciation du risque, car ils augmentent les possibilités de contact cutané, muqueux ou indirect via les surfaces. La présence de sang, de fluides digestifs, de sécrétions pulmonaires ou d’autres matières organiques impose une lecture opérationnelle du risque, même lorsque l’agent causal n’est pas formellement identifié.
La troisième catégorie relève de la contamination environnementale secondaire. Ici, ce n’est pas uniquement le corps qui est en cause, mais tout l’écosystème autour de lui : literie, sol, mobilier, textiles, dispositif médical, espace clos, véhicule, chambre non ventilée, milieu humide, présence d’insectes ou d’animaux. Le corps devient alors un élément d’un ensemble contaminé plus large. Cette dimension est souvent sous-estimée, alors qu’elle conditionne la reprise de l’activité dans les locaux, la sécurité du personnel technique et la protection des visiteurs ou des proches.
La quatrième catégorie concerne les risques chimiques ou médicamenteux résiduels. Certaines prises en charge post-mortem se déroulent dans des environnements où persistent des produits de désinfection, des résidus médicamenteux, des dispositifs implantables, voire des matières dangereuses liées à l’activité professionnelle ou au lieu du décès. Même si ces situations sont moins fréquentes, elles doivent être intégrées au raisonnement lorsque le contexte l’impose.
Une cinquième catégorie, plus transversale, correspond au risque de contamination procédurale. Il ne s’agit pas d’un agent en particulier, mais d’une défaillance dans le processus : erreur d’identification, rupture de chaîne du froid, mélange de matériels, absence de séparation des flux, mauvaise désinfection des équipements, défaut d’information entre intervenants, ou documentation incomplète. Cette dimension est capitale, car un risque initialement modéré peut devenir élevé si l’organisation ne maîtrise pas les étapes de la prise en charge.
Identifier correctement la catégorie dominante ne signifie pas ignorer les autres. Dans la plupart des cas, plusieurs dimensions coexistent. L’objectif est de savoir laquelle structure la décision initiale. Une contamination biologique avérée avec écoulement actif n’appelle pas la même réponse qu’un doute infectieux sans manipulation invasive ni altération notable du corps. De même, une contamination environnementale diffuse dans un logement insalubre n’a pas la même signification qu’une exposition ponctuelle en chambre hospitalière contrôlée.
Les facteurs liés à l’état du corps
L’état du corps constitue l’un des premiers déterminants du niveau de risque. Il ne s’agit pas seulement d’un constat visuel, mais d’un ensemble d’indices permettant d’estimer la stabilité de la situation, le potentiel de diffusion de contaminants et les contraintes de manipulation. Plus l’état du corps est altéré, plus le risque de contact, de fuite, de projection ou de contamination environnementale augmente.
Le délai post-mortem joue un rôle central. Dans les premières heures, lorsque le corps a été rapidement pris en charge et conservé dans des conditions adaptées, le risque peut rester relativement circonscrit, à condition que les gestes soient maîtrisés. À mesure que le temps passe, des modifications physiologiques et tissulaires apparaissent. Elles peuvent fragiliser les tissus, favoriser des écoulements, accentuer certaines odeurs, compliquer la mobilisation du corps et rendre les contenants ou supports plus exposés à la souillure.
L’intégrité corporelle est un autre critère décisif. La présence de plaies ouvertes, de traumatismes, d’incisions, de lésions cutanées, d’escarres étendues ou de dispositifs invasifs augmente les possibilités d’exposition. Un corps intact dans son enveloppe externe n’est pas analysé de la même façon qu’un corps comportant plusieurs portes d’entrée ou de sortie pour des fluides biologiques. Il ne s’agit pas d’adopter une vision anxiogène, mais de reconnaître que la maîtrise d’un corps dépend aussi de sa stabilité physique.
Les phénomènes de fuite doivent être évalués avec attention. Toute trace d’écoulement visible, toute imbibition de drap, de vêtement, de housse ou de support, toute odeur anormale associée à une dégradation avancée modifient la classification du risque. Une fuite active n’implique pas mécaniquement une contamination grave, mais elle augmente le nombre de surfaces susceptibles d’être touchées et complique la traçabilité des zones souillées.
L’existence de dispositifs médicaux encore en place est également un indicateur important. Cathéters, sondes, drains, voies veineuses, dispositifs d’aspiration ou autres matériels invasifs peuvent représenter des points de fragilité. Leur simple présence ne signifie pas forcément un danger élevé, mais leur manipulation, leur retrait ou leur défaut de sécurisation doivent être intégrés à l’analyse. Plus le corps nécessite d’actions techniques avant son transfert ou sa présentation, plus le risque procédural et le risque de contact augmentent.
L’état de conservation influence enfin les mesures logistiques. Un corps réfrigéré, protégé, placé dans un environnement propre et manipulé selon un protocole stable présente généralement un risque plus maîtrisable qu’un corps resté plusieurs heures dans un lieu chaud, encombré ou souillé. L’évaluation du risque ne repose donc pas uniquement sur ce que l’on sait de la cause du décès. Elle dépend aussi de la manière dont le corps a évolué depuis ce décès.
Pour une organisation, cela signifie qu’aucune évaluation sérieuse ne peut être réalisée sans description objectivée de l’état du corps au moment de la prise en charge. Il faut consigner les éléments utiles : délai estimé, signes de dégradation, présence de fluides, état des enveloppes de protection, dispositifs en place, difficultés prévues de manutention. Plus cette observation est précise, plus la décision sera pertinente.
Les facteurs liés à la cause du décès et au contexte clinique
La cause du décès ou, à défaut, le contexte clinique préalable constitue un second pilier de l’évaluation. Lorsqu’une pathologie transmissible est connue, suspectée ou non exclue, le niveau de vigilance doit être ajusté en conséquence. Néanmoins, l’erreur consiste souvent à surestimer le poids du diagnostic isolé et à sous-estimer les conditions concrètes d’exposition. Une cause de décès n’est jamais un indicateur suffisant en soi. Elle doit être interprétée avec le contexte.
Dans les situations où une maladie infectieuse a été identifiée avant le décès, l’information est précieuse pour préparer la prise en charge. Elle permet d’anticiper les voies d’exposition plausibles, les précautions nécessaires, les limites de certaines pratiques et la gestion des flux. Encore faut-il que cette information soit transmise de manière fiable, compréhensible et sans retard. Une donnée clinique utile transmise trop tard équivaut souvent, sur le plan opérationnel, à une absence d’information.
Il faut aussi tenir compte des cas où le diagnostic n’est pas établi, mais où plusieurs indices suggèrent un risque infectieux : syndrome respiratoire, tableau septique, suspicion d’infection digestive sévère, plaies surinfectées, hospitalisation récente pour pathologie transmissible, isolement préalable, ou contexte d’épidémie locale. Dans ces configurations, le raisonnement doit rester prudent sans sombrer dans l’excès. On ne traite pas une suspicion comme une certitude absolue, mais on ne l’ignore jamais.
Le contexte clinique inclut également les interventions réalisées avant la mort. Réanimation, ventilation, aspiration, gestes invasifs répétés, hémorragies, drainage ou soins techniques intensifs peuvent modifier les scénarios de contamination post-mortem. Ils augmentent parfois le volume de fluides en jeu, multiplient les surfaces touchées et complexifient le conditionnement du corps. Le risque n’est alors pas seulement lié à la maladie, mais à l’ensemble du parcours de soins.
La cause du décès peut aussi orienter vers d’autres formes de vigilance. Un décès dans un environnement insalubre, dans un logement fortement contaminé, dans un espace confiné ou dans un contexte de décomposition avancée n’a pas la même portée qu’un décès médicalisé dans un lieu contrôlé. Il faut alors élargir l’analyse au cadre matériel, aux intervenants déjà passés sur place, aux équipements employés et aux difficultés de remise en état.
Dans certains cas, l’incertitude elle-même devient un facteur de risque. Lorsqu’aucune information médicale claire n’est disponible, il est prudent de raisonner à partir des signes observables, des circonstances et des gestes nécessaires. L’absence d’information n’est pas neutre. Elle impose souvent un niveau de précaution intermédiaire renforcé, le temps de sécuriser la prise en charge. Une organisation mature sait fonctionner même avec un dossier incomplet, grâce à des règles de décision proportionnées.
L’essentiel est de ne jamais réduire l’évaluation à une simple étiquette clinique. Le risque post-mortem naît d’une combinaison : agent potentiel, état du corps, gestes envisagés, environnement et profils exposés. C’est cette combinaison qui détermine le niveau final de risque, et non la seule mention d’un antécédent ou d’un diagnostic.
L’importance du délai entre le décès et la prise en charge
Le temps est une variable décisive dans toute analyse de contamination post-mortem. Plus le délai entre le décès et la prise en charge est long, plus les conditions initiales s’éloignent d’un cadre contrôlé et plus l’incertitude augmente. Ce délai doit être évalué avec précision, même lorsqu’il ne peut être qu’estimé. En pratique, il influence l’état du corps, la qualité des informations disponibles, la stabilité des fluides, l’environnement immédiat et la difficulté de remise en conformité des lieux et équipements.
Dans une prise en charge rapide, les acteurs disposent généralement d’une meilleure continuité d’information. Le décès est constaté, les premiers gestes sont réalisés, le corps est protégé, les intervenants savent ce qui a été fait et ce qui reste à faire. Le risque peut alors être contenu de façon plus efficace. À l’inverse, lorsqu’un délai important s’est écoulé avant la découverte du corps ou avant sa récupération, le niveau d’incertitude augmente fortement. Les écoulements peuvent être plus fréquents, les supports plus souillés, l’environnement plus impacté et la reconstitution de la chronologie plus difficile.
Le délai agit aussi sur la capacité des agents biologiques ou des matières organiques à se diffuser dans le milieu proche. Dans un lieu chaud, humide ou mal ventilé, cette évolution est souvent plus rapide. Dans un espace réfrigéré ou faiblement exposé, certains phénomènes seront retardés ou limités. Il est donc insuffisant d’indiquer qu’un corps a été retrouvé tardivement. Il faut préciser dans quelles conditions il est resté pendant ce laps de temps.
Le facteur temps a également une incidence logistique. Plus la prise en charge intervient tard, plus il faut anticiper des besoins supplémentaires : contenants renforcés, gestion des surfaces souillées, adaptation du circuit de transport, équipements de protection complémentaires, organisation du nettoyage, communication plus précise avec les acteurs suivants. Le temps modifie donc le risque brut, mais aussi la réponse opérationnelle attendue.
Il ne faut pas oublier l’effet du délai sur la mémoire des intervenants et sur la traçabilité. Lorsque plusieurs heures, voire plusieurs jours, se sont écoulés, les informations sur les gestes déjà réalisés deviennent parfois incomplètes. Or une évaluation du risque fiable suppose de savoir si le corps a déjà été déplacé, si des effets personnels ont été manipulés, si des dispositifs ont été retirés, si une fuite a été observée, si le lieu a déjà fait l’objet d’un nettoyage partiel. Plus le délai s’allonge, plus ces incertitudes doivent être compensées par une observation rigoureuse et une prudence méthodique.
En matière de décision, le délai ne doit jamais être un critère isolé, mais il pèse lourd dans la classification. À situation clinique équivalente, un corps pris en charge dans l’heure et un corps pris en charge après un long intervalle n’impliquent pas les mêmes précautions. Le temps modifie la matière, l’environnement et les conditions de maîtrise. Il est donc au cœur de l’évaluation.
Le rôle déterminant de l’environnement
L’environnement est souvent l’élément qui fait basculer une situation d’un risque modéré vers un risque significatif. Un décès survenu dans un cadre hospitalier maîtrisé ne présente généralement pas la même complexité qu’une prise en charge dans un domicile encombré, un local technique, un véhicule, un espace public ou un lieu dégradé. Le niveau de risque post-mortem dépend en grande partie de la capacité du milieu à contenir ou au contraire à diffuser la contamination.
La température est un facteur immédiatement pertinent. Un environnement chaud accélère certains phénomènes de dégradation et complique la conservation du corps. L’humidité joue également un rôle, notamment lorsqu’elle favorise l’imprégnation des textiles, la persistance d’odeurs ou la difficulté de nettoyage des surfaces. La ventilation, quant à elle, influence la dispersion potentielle de particules, la qualité de l’air pour les intervenants et la sensation de pénibilité au travail.
La configuration des lieux doit être observée avec attention. Un espace exigu, encombré, sombre ou difficile d’accès augmente les contraintes de manutention, multiplie les contacts involontaires avec les surfaces et rend plus difficile l’application de gestes propres. À l’inverse, un lieu dégagé et organisé facilite la séparation des zones, la limitation des manipulations et la mise en œuvre de précautions cohérentes.
Le niveau de propreté préalable du site a aussi une importance majeure. Dans un environnement déjà souillé, insalubre ou infesté, l’évaluation du risque ne peut pas porter uniquement sur le corps. Il faut raisonner en termes de contamination globale de la scène. Les intervenants ne sont plus seulement exposés à des fluides biologiques potentiels, mais à un mélange de salissures, de déchets, de poussières, de vecteurs environnementaux et parfois de nuisibles. Cette situation augmente la charge de protection à prévoir et modifie les circuits de nettoyage et d’élimination des déchets.
La présence d’un mobilier textile, de surfaces poreuses, d’objets personnels nombreux ou de dispositifs médicaux dispersés complique également la maîtrise. Chaque élément peut devenir une surface réservoir ou un point de contamination indirecte. Plus l’environnement est chargé, plus la traçabilité des zones touchées devient difficile. Une organisation rigoureuse doit alors savoir distinguer ce qui relève de la prise en charge du corps et ce qui relève de l’assainissement du lieu.
Le contexte relationnel fait aussi partie de l’environnement. La présence de proches, de personnels non spécialisés, de voisins, de collègues ou d’autres tiers sur les lieux influence le risque de diffusion indirecte. Plus le nombre de personnes circulant autour du corps est élevé, plus le risque procédural grandit. Les passages non maîtrisés, les gestes spontanés, les effets personnels saisis sans protection ou les déplacements du corps avant l’arrivée des professionnels peuvent aggraver une situation initialement stable.
Une évaluation sérieuse doit donc intégrer une lecture environnementale complète : température, ventilation, accessibilité, propreté, niveau d’encombrement, nombre de personnes exposées, possibilités de confinement de la zone et moyens de remise en état. Sans cette analyse, la classification du risque reste abstraite.
Qui est exposé et à quel niveau
Le niveau de risque ne peut pas être évalué sans identifier précisément les personnes susceptibles d’être exposées. Cette étape est essentielle, car le même événement ne produit pas les mêmes conséquences selon les profils concernés. Une contamination post-mortem ne doit jamais être pensée uniquement du point de vue du corps ou du lieu. Elle doit être abordée en fonction des chaînes humaines d’exposition.
Les professionnels directement manipulateurs constituent le premier cercle. Il peut s’agir d’agents mortuaires, de soignants, de médecins légistes, de techniciens, de personnels funéraires, de transporteurs, de secouristes ou d’agents de nettoyage spécialisés. Leur niveau d’exposition dépend du type de gestes réalisés, de la durée d’intervention, de la proximité avec le corps, de la présence éventuelle de fluides et de la qualité des équipements de protection utilisés. Ils sont en première ligne, mais ils disposent souvent de compétences et de protocoles qui réduisent leur vulnérabilité réelle lorsqu’ils sont bien appliqués.
Le deuxième cercle regroupe les professionnels indirectement exposés. Ce sont par exemple les agents d’entretien général, les conducteurs de véhicules, les personnels administratifs amenés à circuler à proximité, les prestataires logistiques, les équipes de maintenance ou les personnels de sécurité. Leur risque est souvent moins visible, car ils n’interviennent pas forcément au contact direct du corps. Pourtant, une mauvaise circulation de l’information ou une défaillance de nettoyage peut les exposer à des surfaces souillées, à du matériel contaminé ou à des locaux insuffisamment sécurisés.
Le troisième cercle est constitué des proches. Familles, aidants, visiteurs ou représentants religieux peuvent être exposés lorsqu’ils approchent le défunt, touchent le corps, manipulent des effets personnels, ou restent présents dans un environnement contaminé. Leur vulnérabilité est particulière, car ils ne disposent pas toujours des codes de prudence des professionnels. L’émotion, le besoin de proximité ou la méconnaissance des risques peuvent conduire à des gestes non maîtrisés. Une évaluation responsable doit donc inclure un volet d’information et d’encadrement humain.
Le quatrième cercle concerne les personnes exposées par prolongement organisationnel : personnel de blanchisserie, équipes chargées des déchets, société de désinfection, opérateurs de crémation ou de mise en bière, voire acteurs du transport longue distance. Leur exposition survient plus tard dans la chaîne, mais elle reste réelle si les informations initiales sont incomplètes ou si les contenants ne sont pas correctement préparés.
L’analyse doit également intégrer les vulnérabilités individuelles. Une exposition mineure pour un professionnel formé peut être plus problématique pour une personne présentant une fragilité particulière, une absence d’expérience, une difficulté à utiliser des protections ou une sensibilité accrue à certaines contaminations. Sans entrer dans une logique médicale détaillée, il est utile d’identifier les situations où la prudence doit être renforcée en raison du profil de la personne exposée.
Déterminer qui est exposé permet de hiérarchiser les mesures. Dans certaines situations, la priorité est de protéger l’équipe de manipulation. Dans d’autres, l’urgence est de restreindre l’accès aux lieux ou d’informer les proches. Dans d’autres encore, il faut avant tout sécuriser le matériel et les surfaces pour éviter une contamination différée d’autres intervenants. Une évaluation pertinente est donc toujours centrée sur les personnes concernées et non seulement sur la source du danger.
Les principales voies d’exposition à analyser
L’évaluation du niveau de risque repose sur une question simple : comment la contamination pourrait-elle atteindre une personne ou un environnement ? Autrement dit, quelles sont les voies d’exposition plausibles ? Sans cette analyse, la notion de risque reste vague. Il faut passer d’un danger potentiel à un scénario concret.
La première voie d’exposition est le contact direct. Elle concerne la manipulation du corps, le contact avec des fluides biologiques, la mobilisation de membres, le retrait ou le maintien de dispositifs médicaux, la toilette, l’habillage, le conditionnement et toute intervention nécessitant un rapprochement physique important. Cette voie est fréquente et souvent prévisible. Elle doit être analysée selon l’intensité du contact, la présence de lésions cutanées chez l’intervenant, la qualité des gants, la possibilité d’éclaboussures et la durée de l’acte.
La deuxième voie est le contact indirect via les surfaces ou les objets. Un brancard, une housse, une poignée, un drap, un vêtement, un matelas, un dispositif médical, un sol souillé ou un équipement de transport peuvent devenir des relais de contamination. Cette voie est particulièrement importante, car elle expose parfois des personnes qui ne se pensent pas concernées. Elle souligne l’importance de la désinfection, de la séparation des flux et de la traçabilité des matériels utilisés.
La troisième voie est la projection. Elle peut survenir lors de certaines manipulations, de compressions involontaires, de mouvements brusques, de repositionnements, de fuites sous pression résiduelle ou de gestes techniques mal sécurisés. Même si elle n’est pas systématique, cette voie justifie une vigilance particulière lorsque des liquides biologiques sont visibles ou lorsque des actes invasifs doivent être effectués.
La quatrième voie correspond à l’aérosolisation ou à la diffusion particulaire dans certaines situations spécifiques. Elle ne doit ni être exagérée, ni ignorée. Dans des contextes particuliers, des gestes ou des environnements peuvent favoriser une mise en suspension de particules contaminantes ou irritantes. L’évaluation doit alors tenir compte du type d’acte, de la ventilation des lieux, de la proximité des personnes et du temps d’exposition.
La cinquième voie d’exposition est la contamination par chaîne procédurale. Elle survient lorsque l’information n’est pas transmise, que les contenants sont mal fermés, que les déchets sont mélangés, que les zones ne sont pas identifiées, que les protections sont retirées dans un ordre inadapté, ou qu’un véhicule réutilisé n’a pas été correctement remis en état. Cette voie est moins visible que le contact direct, mais elle est redoutable, car elle diffuse le risque dans le temps et entre plusieurs acteurs.
Enfin, il existe une voie relationnelle ou comportementale, souvent négligée. Un proche qui embrasse le défunt, un professionnel qui réajuste son masque à mains souillées, un agent qui manipule son téléphone en pleine intervention, un transfert improvisé sans coordination : autant de micro-comportements qui peuvent transformer une situation maîtrisable en incident. L’évaluation du risque doit donc inclure les usages réels du terrain, et pas seulement les gestes théoriquement prévus par les procédures.
En pratique, le niveau de risque augmente avec le nombre de voies d’exposition plausibles. Un corps peu manipulé, sans fuite, dans un environnement propre, n’offre que peu de scénarios de transmission. À l’inverse, un corps dégradé, manipulé à plusieurs reprises, dans un lieu encombré, avec des fluides visibles et des intervenants nombreux, cumule plusieurs voies d’exposition. C’est ce cumul qui doit guider la décision.
Comment construire une grille d’évaluation réellement utile
Une grille d’évaluation ne doit pas être un document décoratif ni une simple formalité qualité. Elle doit aider à décider rapidement, clairement et de façon reproductible. Pour cela, elle doit être lisible, fondée sur des critères observables et suffisamment souple pour s’adapter à des situations variées.
Le premier principe est de limiter le nombre de critères à ceux qui influencent vraiment la décision. Une grille trop longue décourage son usage ou conduit à des remplissages automatiques sans réflexion. En matière de contamination post-mortem, les critères les plus utiles sont généralement les suivants : nature du risque suspecté, état du corps, présence de fluides, délai depuis le décès, environnement, gestes prévus, personnes exposées, moyens de protection disponibles et capacité de traçabilité. Chaque critère doit pouvoir être renseigné à partir d’une observation ou d’une information fiable.
Le deuxième principe est de distinguer la probabilité d’exposition de la gravité potentielle. Une situation peu probable mais à conséquences majeures ne se gère pas comme une situation fréquente mais de faible impact. La grille doit permettre de pondérer ces deux dimensions. Trop d’outils se contentent d’additionner des facteurs sans différencier ce qui relève du scénario d’exposition et ce qui relève de ses conséquences.
Le troisième principe est de prévoir des niveaux de décision opérationnelle. Une grille utile ne s’arrête pas à une note. Elle doit déboucher sur des consignes adaptées : précautions standard renforcées, limitation des manipulations, besoin d’un contenant spécifique, intervention d’une équipe spécialisée, désinfection élargie, restriction d’accès aux proches, ou traçabilité renforcée. Sans traduction opérationnelle, le score ne sert à rien.
Le quatrième principe consiste à intégrer l’incertitude. Dans la réalité, toutes les informations ne sont pas disponibles au moment de l’évaluation. Une bonne grille doit permettre de qualifier un risque même en présence de données manquantes. Elle peut par exemple prévoir une catégorie d’information non confirmée qui entraîne une prudence intermédiaire sans basculer automatiquement au niveau maximal. Cela évite les décisions incohérentes.
Le cinquième principe est la simplicité d’usage interprofessionnel. L’outil doit pouvoir être compris par plusieurs métiers, même si tous n’ont pas le même degré d’expertise. Les termes employés doivent être précis, mais accessibles. Les critères doivent être définis sans ambiguïté. Une grille réservée à un seul profil devient vite un obstacle dans une chaîne où plusieurs acteurs se succèdent.
Enfin, la grille doit être testée sur des cas réels ou simulés. Une évaluation n’est pertinente que si elle produit des décisions cohérentes face à des situations diverses. Il est donc utile de relire des événements passés, d’identifier les écarts entre classification et réalité opérationnelle, puis d’ajuster l’outil. Une bonne grille n’est jamais parfaite dès sa première version. Elle s’améliore avec l’expérience, les retours terrain et l’analyse des incidents.
Méthode pratique pour classer le risque en faible, modéré, élevé ou critique
Pour qu’une évaluation soit exploitable, il faut transformer l’observation en niveau de risque compréhensible. Une classification en quatre niveaux est souvent plus efficace qu’une note brute, car elle facilite la décision. Encore faut-il définir clairement ce que recouvrent ces niveaux.
Un risque faible correspond à une situation où les voies d’exposition sont limitées, le corps est stable, l’environnement est maîtrisé, les gestes prévus sont simples et les professionnels disposent des moyens adaptés. Il peut exister une possibilité théorique de contamination, mais les barrières sont nombreuses et la diffusion reste peu probable. Ce niveau n’appelle pas une banalisation, mais une application rigoureuse des précautions adaptées sans surenchère.
Un risque modéré apparaît lorsqu’un ou plusieurs facteurs augmentent l’exposition sans rendre la situation instable. Il peut s’agir d’un doute infectieux non confirmé, d’un délai un peu prolongé, de manipulations plus nombreuses, de fluides faiblement présents ou d’un environnement moins favorable. Le risque reste maîtrisable, mais il nécessite une vigilance accrue, une préparation plus attentive et parfois des mesures logistiques complémentaires.
Un risque élevé se caractérise par la combinaison de plusieurs facteurs défavorables : présence visible de fluides, état du corps altéré, information clinique préoccupante, environnement contraint, gestes techniques envisagés, intervenants multiples ou traçabilité incomplète. À ce niveau, la probabilité d’exposition devient crédible et les conséquences potentielles justifient un encadrement renforcé. Les opérations doivent être organisées avec précision, les accès contrôlés et les responsabilités clarifiées.
Le niveau critique concerne les situations où la contamination peut se diffuser rapidement, où la maîtrise immédiate est incertaine, ou où les conséquences d’une exposition seraient particulièrement sérieuses compte tenu du contexte. Il peut s’agir d’un cumul extrême de facteurs : dégradation avancée, contamination environnementale importante, informations médicales alarmantes, fuite active généralisée, lieu très contraint, absence de moyens suffisants sur place ou nécessité de gestes complexes. Le niveau critique impose généralement une réponse spécialisée, une limitation stricte des intervenants et une coordination étroite entre acteurs.
Il est essentiel de comprendre qu’un niveau n’est pas figé. La classification peut évoluer dès qu’une nouvelle information apparaît ou qu’une étape de maîtrise est mise en œuvre. Une situation initialement élevée peut redescendre après conditionnement, isolement de la zone et clarification clinique. À l’inverse, une situation modérée peut monter si une fuite est observée en cours de transport ou si l’environnement s’avère plus contaminé que prévu.
L’utilité d’une telle classification tient à sa capacité à guider l’action. Chaque niveau doit être associé à des réponses prédéfinies : type de protection, nombre d’intervenants autorisés, préparation du matériel, exigences de nettoyage, modalités d’information des proches, documents de traçabilité, validation hiérarchique éventuelle. Plus ces correspondances sont claires, plus l’évaluation du risque devient un outil de pilotage et non un simple exercice administratif.
Les erreurs les plus fréquentes dans l’évaluation du risque
De nombreuses organisations pensent disposer d’un bon niveau de maîtrise alors qu’elles reproduisent des erreurs d’analyse récurrentes. Identifier ces pièges permet d’améliorer immédiatement la qualité de l’évaluation sans forcément investir dans des moyens lourds.
La première erreur consiste à confondre décès et danger maximal. La présence d’un corps n’implique pas automatiquement un niveau de contamination élevé. Cette confusion conduit à des pratiques excessives, à une désorganisation inutile et à une perte de crédibilité des protocoles. Le risque doit être évalué, pas présumé à son niveau le plus haut.
La deuxième erreur est inverse : banaliser la situation au nom de l’habitude. Dans certains services très exposés, la répétition des prises en charge peut conduire à une forme de routine défensive. Des indices importants sont alors minimisés, notamment les modifications d’état du corps, les écoulements discrets, les anomalies de conditionnement ou les défauts de transmission. La familiarité avec la mort ne doit jamais remplacer l’analyse.
La troisième erreur fréquente est de se focaliser sur la pathologie supposée en oubliant l’environnement. Or un corps sans risque clinique particulier peut devenir source de contamination indirecte s’il est pris en charge dans un lieu très souillé, exigu ou mal ventilé. À l’inverse, certaines situations médicalement sensibles restent très bien maîtrisées dans un circuit organisé. L’environnement change profondément le niveau de risque.
La quatrième erreur consiste à ne pas identifier tous les exposés. Beaucoup d’évaluations s’arrêtent au premier intervenant. Elles oublient les personnes qui prendront le relais : transport, nettoyage, mise en bière, maintenance, blanchisserie, proches. Or la contamination post-mortem est souvent une chaîne. Ce qui n’est pas visible au premier contact peut réapparaître plus tard sous forme d’incident secondaire.
La cinquième erreur est l’absence de réévaluation dynamique. Une grille remplie au départ puis jamais revue perd rapidement sa valeur. Toute évolution de l’état du corps, de l’environnement ou du parcours de prise en charge doit pouvoir conduire à une reclassification. Sans cela, l’organisation fonctionne avec une photographie dépassée.
La sixième erreur est documentaire. Des consignes existent, mais les observations réelles ne sont pas tracées. Il devient alors impossible d’expliquer pourquoi tel niveau de risque a été retenu, si les mesures étaient proportionnées, ou comment prévenir la répétition d’un incident. Une évaluation sans trace écrite solide n’a qu’une valeur limitée.
Enfin, une erreur majeure consiste à croire que l’équipement compense tout. Les protections sont essentielles, mais elles ne remplacent ni la méthode ni l’organisation. Un mauvais circuit, une mauvaise coordination ou une information incomplète restent dangereux même avec du matériel de qualité. Le niveau de risque dépend autant de l’intelligence du processus que des équipements.
Adapter les mesures de prévention au niveau de risque
L’évaluation n’a de sens que si elle débouche sur des mesures concrètes. L’enjeu n’est pas d’accumuler des précautions indifférenciées, mais d’ajuster la réponse au niveau de risque identifié. Cette adaptation permet de mieux protéger les personnes tout en préservant la fluidité opérationnelle.
Lorsque le risque est faible, l’objectif est de maintenir une discipline constante sans complexifier inutilement la prise en charge. Les précautions adaptées doivent être appliquées de façon rigoureuse, avec un conditionnement propre, une information claire et une désinfection cohérente du matériel et des surfaces de contact. La stabilité du cadre ne doit pas conduire à la négligence.
Face à un risque modéré, l’accent doit être mis sur l’anticipation. Il peut être nécessaire de préparer du matériel supplémentaire, de limiter les gestes non indispensables, de mieux baliser le circuit, de réduire le nombre d’intervenants présents et de formaliser davantage la transmission des informations. À ce stade, la prévention repose souvent sur la qualité de la préparation.
Quand le risque est élevé, les mesures doivent devenir plus structurées. Les rôles doivent être clarifiés avant l’intervention. Les accès au lieu ou à la zone doivent être maîtrisés. Les personnes exposées doivent être limitées à celles dont la présence est nécessaire. Le choix du contenant, la gestion des surfaces et la coordination avec les acteurs suivants doivent être anticipés sans approximation. L’objectif est d’éviter toute extension du risque au-delà du premier cercle d’intervention.
Dans les situations critiques, la logique change d’échelle. Il ne s’agit plus seulement d’appliquer des précautions renforcées, mais d’organiser une véritable réponse maîtrisée. Cela peut impliquer l’appui d’une équipe spécialisée, une validation hiérarchique, une gestion renforcée des flux, une protection accrue de l’environnement, une documentation détaillée et une communication strictement contrôlée. Le risque critique exige une gouvernance claire autant qu’une protection technique.
L’adaptation des mesures doit aussi tenir compte du respect de la personne décédée et de ses proches. Une réponse bien proportionnée évite à la fois la banalisation et la théâtralisation. Une surenchère de dispositifs incompris peut être vécue comme une violence symbolique par les familles. À l’inverse, une protection insuffisante peut générer un sentiment d’abandon ou d’improvisation. L’évaluation du risque a donc aussi une dimension relationnelle et éthique.
Il est enfin essentiel de prévoir la sortie de risque. Après la prise en charge, que faut-il nettoyer, tracer, signaler, réapprovisionner, vérifier ou transmettre ? Beaucoup d’incidents naissent dans cette phase de fin d’intervention, lorsque la tension retombe et que l’attention diminue. Une prévention mature englobe l’avant, le pendant et l’après.
Traçabilité, transmission et preuve de maîtrise
La qualité de l’évaluation du risque ne se mesure pas seulement à la justesse de la décision du moment. Elle se juge aussi à la capacité de l’organisation à démontrer qu’elle a observé, analysé, arbitré et agi de manière cohérente. Cette démonstration repose sur la traçabilité.
Tracer ne signifie pas remplir des formulaires pour se couvrir. Il s’agit de documenter les informations utiles : contexte du décès, délai, état du corps, éléments de suspicion ou de confirmation, environnement, personnes exposées, niveau de risque retenu, mesures décidées, incidents observés, nettoyage effectué et informations transmises. Cette documentation sert à la continuité de la prise en charge, à l’analyse a posteriori et à l’amélioration des pratiques.
La transmission entre acteurs est un maillon critique. Un risque correctement évalué au départ peut être mal géré ensuite si l’information n’est pas comprise par le maillon suivant. Le vocabulaire utilisé doit donc être standardisé. Les messages doivent être précis, non ambigus, limités aux faits utiles et transmis au bon moment. Une transmission trop tardive ou trop vague fragilise toute la chaîne.
La traçabilité est également un outil de retour d’expérience. En cas d’incident, de contestation ou de simple question interne, elle permet de reconstituer la logique de décision. Elle aide à distinguer une erreur d’analyse, une défaillance d’exécution ou un manque d’information initiale. Sans trace, l’organisation reste dans le ressenti et perd l’occasion de progresser.
Du point de vue du client ou du donneur d’ordres, la traçabilité constitue aussi un indicateur de professionnalisme. Une structure capable d’expliquer comment elle évalue le risque et comment elle documente ses actions inspire davantage confiance. Dans des activités sensibles, cette confiance a une valeur commerciale et réputationnelle forte.
La preuve de maîtrise ne repose toutefois pas sur la quantité de documents produits. Une traçabilité trop lourde peut devenir contre-productive. Le bon niveau consiste à documenter ce qui est nécessaire à la continuité, à la justification et à l’amélioration, sans transformer l’intervention en exercice bureaucratique. L’idéal est une trame simple, structurée, commune à tous les intervenants concernés.
Former les équipes à une culture du risque post-mortem
Aucune grille, aucun protocole et aucun équipement ne suffisent si les équipes n’ont pas une culture partagée du risque. Cette culture ne se réduit pas à une formation ponctuelle. Elle repose sur la capacité à reconnaître les signaux utiles, à parler le même langage, à appliquer des gestes cohérents et à réagir sans panique ni banalisation.
La première dimension de la formation concerne la compréhension du risque réel. Beaucoup de professionnels travaillent avec des représentations héritées, parfois inexactes, du danger post-mortem. Une formation efficace doit clarifier ce qui expose réellement, ce qui relève d’un mythe, ce qui nécessite une vigilance renforcée et ce qui peut être géré avec des précautions proportionnées. Cette clarification améliore à la fois la sécurité et la sérénité opérationnelle.
La deuxième dimension est procédurale. Les équipes doivent savoir comment observer, quoi consigner, à quel moment alerter, comment classer la situation et comment adapter leurs gestes. Les meilleures formations sont celles qui articulent immédiatement les critères d’évaluation avec les décisions terrain. Il ne s’agit pas d’apprendre une théorie détachée, mais une méthode applicable.
La troisième dimension est interprofessionnelle. Les contaminations post-mortem impliquent rarement un seul métier. Former séparément sans créer de langage commun produit des ruptures de compréhension. Il est donc utile d’organiser des séquences où les acteurs de la chaîne se comprennent mieux : soignants, agents mortuaires, prestataires, transporteurs, responsables qualité, encadrants. Plus les interfaces sont fluides, plus le risque procédural diminue.
La quatrième dimension est émotionnelle et relationnelle. Intervenir auprès d’un défunt ou en présence de proches n’est jamais un acte neutre. Le stress, la fatigue, la charge symbolique et la pression temporelle influencent les comportements. Une culture du risque mature apprend aussi à garder une juste distance professionnelle, à communiquer clairement avec les familles et à préserver la dignité de la situation sans relâcher les exigences de sécurité.
Enfin, la formation doit être entretenue. Les pratiques évoluent, les contextes changent, les incidents révèlent de nouveaux besoins. Une organisation performante ne se contente pas d’une sensibilisation initiale. Elle met en place des rappels, des analyses de cas, des retours d’expérience et des exercices ciblés. C’est cette continuité qui transforme un protocole en réflexe collectif.
Ce qu’attend un client d’une évaluation du risque bien menée
Lorsqu’un établissement, une collectivité, une clinique, une structure funéraire ou un gestionnaire de site fait appel à un prestataire ou organise sa propre prise en charge, il ne cherche pas seulement une exécution technique. Il attend une maîtrise visible et rassurante du risque. Comprendre cette attente client est essentiel pour construire une offre crédible et différenciante.
Le client veut d’abord de la clarté. Il attend qu’on lui explique le niveau de risque sans jargon excessif, sans dramatisation et sans minimisation. Une évaluation bien menée donne des repères compréhensibles : ce que l’on sait, ce que l’on ne sait pas encore, ce qui justifie le niveau retenu et ce qui va être fait en conséquence. Cette lisibilité réduit les tensions et facilite la prise de décision.
Le client attend aussi de la proportionnalité. Il ne veut ni mesures insuffisantes, ni inflation de procédures injustifiées. Une réponse trop légère met en danger les personnes et expose la responsabilité de l’organisation. Une réponse disproportionnée augmente les coûts, ralentit les opérations et peut donner une impression de désordre. La valeur d’un bon service réside souvent dans cette justesse.
La traçabilité est une autre attente forte. Le client veut pouvoir prouver, en interne ou vis-à-vis d’un tiers, que la situation a été prise en charge avec sérieux. Il attend des éléments vérifiables : constat initial, niveau de risque, actions réalisées, remise en état, transmission. Cette documentation devient un argument de confiance et parfois un élément décisif en cas d’audit, de contrôle ou de litige.
La continuité opérationnelle est également un critère clé. Une contamination post-mortem perturbe souvent un service, un lieu ou un circuit. Le client attend qu’on protège les personnes tout en permettant un retour à un fonctionnement normal dès que possible. Plus l’évaluation du risque est précise, plus la reprise peut être organisée de manière ciblée au lieu d’être bloquée par excès de prudence globale.
Enfin, le client veut être rassuré sur la qualité humaine de l’intervention. Le traitement du risque ne doit pas effacer le respect dû au défunt ni la considération envers les proches. Une évaluation mature permet précisément cela : sécuriser sans déshumaniser. Cette dimension est essentielle pour l’image de l’organisation et la satisfaction globale des parties prenantes.
Comment transformer l’évaluation du risque en avantage organisationnel
Une structure qui sait évaluer la contamination post-mortem de manière fiable ne gagne pas seulement en sécurité. Elle gagne en efficacité, en cohérence et en crédibilité. Ce savoir-faire peut devenir un véritable avantage organisationnel.
D’abord, une bonne évaluation réduit les erreurs de mobilisation. Les ressources renforcées sont orientées vers les situations qui le justifient réellement. Les équipes évitent l’usure liée au suréquipement permanent et restent plus disponibles pour les cas complexes. La qualité de l’allocation des moyens s’améliore.
Ensuite, la coordination entre services devient plus fluide. Lorsqu’un langage commun du risque existe, les interfaces se simplifient. Chacun sait ce que signifie un niveau modéré, élevé ou critique, quelles actions y sont associées et quelles informations doivent être transmises. Cela réduit les conflits d’interprétation, les doublons et les oublis.
Une évaluation structurée améliore aussi la maîtrise des coûts cachés. Beaucoup de dépenses proviennent non pas du risque lui-même, mais des réactions désordonnées à ce risque : retards, neutralisations trop larges de locaux, réinterventions, surconsommation de matériel, temps perdu à clarifier les informations manquantes. Une analyse juste permet d’éviter ces dérives.
Sur le plan réputationnel, la différence est nette. Une organisation capable d’expliquer calmement sa méthode, de démontrer sa traçabilité et de montrer une gestion proportionnée inspire confiance aux clients, aux familles, aux partenaires et aux autorités. Dans des secteurs sensibles, cette confiance constitue un capital stratégique.
Enfin, une bonne évaluation du risque nourrit l’amélioration continue. Chaque situation devient une source d’apprentissage. Les incidents sont mieux analysés, les procédures mieux ajustées, les formations plus ciblées. L’organisation cesse de subir les événements et commence à les transformer en retour d’expérience exploitable.
L’évaluation du niveau de risque lié à la contamination post-mortem ne doit donc pas être perçue comme une contrainte réglementaire ou un réflexe défensif. C’est un outil de pilotage. Bien conçue, elle protège les personnes, sécurise les opérations, renforce la relation client et améliore la qualité globale du service.
Points clés pour évaluer rapidement une situation sur le terrain
Sur le terrain, les professionnels n’ont pas toujours le temps de parcourir une procédure longue. Ils ont besoin d’un raisonnement court, solide et mémorisable. Une bonne évaluation rapide repose sur quelques questions pivot.
La première est : de quel type de risque parle-t-on ? Risque biologique documenté, suspicion infectieuse, fuite de fluides, contamination environnementale, contexte insalubre, ou combinaison de plusieurs éléments. Cette qualification initiale permet de sortir des généralités.
La deuxième question est : quel est l’état du corps maintenant ? Il faut regarder la stabilité, l’intégrité, la présence éventuelle d’écoulements, les dispositifs encore en place et les difficultés de manutention prévisibles. L’état actuel compte davantage que les suppositions abstraites.
La troisième est : où se trouve-t-on ? Lieu maîtrisé ou non, espace accessible ou contraint, environnement propre ou souillé, possibilité d’isoler la zone, nombre de personnes présentes. Le milieu conditionne la diffusion du risque.
La quatrième question est : qui va être exposé dans l’immédiat et ensuite ? Cette projection dans la chaîne de prise en charge évite de raisonner uniquement pour le premier intervenant.
La cinquième est : quels gestes sont nécessaires, et lesquels peuvent être évités ? Réduire les manipulations inutiles est souvent l’une des meilleures mesures de prévention.
La sixième est : avons-nous les moyens adaptés ici et maintenant ? Si la réponse est incertaine, le niveau de risque opérationnel augmente automatiquement, car l’organisation de la réponse devient plus fragile.
Enfin, il faut toujours se demander : qu’est-ce qui doit être transmis au maillon suivant ? Une prise en charge sécurisée ne s’arrête pas à l’intervention en cours. Elle prépare la suite.
Cette méthode courte ne remplace pas une procédure détaillée, mais elle constitue une base robuste pour classer rapidement une situation et déclencher les bonnes décisions. Lorsqu’elle est intégrée par les équipes, elle améliore fortement la cohérence des pratiques.
Repères pour bâtir une politique interne cohérente
Pour une structure qui souhaite formaliser sa politique sur la contamination post-mortem, plusieurs repères sont essentiels. Le premier est de définir clairement les objectifs : protéger les personnes, maintenir la dignité de la prise en charge, assurer la continuité de service, documenter les décisions et limiter la diffusion du risque. Sans objectifs explicites, les protocoles deviennent des empilements peu lisibles.
Le deuxième repère est de cartographier les situations réellement rencontrées. Une politique efficace part du terrain : décès en chambre, à domicile, en établissement, sur voie publique, en contexte de soins intensifs, en environnement dégradé, avec transfert immédiat ou différé. Plus les scénarios sont réalistes, plus la politique sera utilisable.
Le troisième repère est de clarifier les rôles. Qui évalue ? Qui valide ? Qui équipe ? Qui informe les proches ? Qui trace ? Qui décide d’un renfort spécialisé ? Une politique sans répartition nette des responsabilités produit des angles morts.
Le quatrième repère est d’associer les acteurs de la chaîne à la rédaction des procédures. Une politique écrite uniquement par une fonction support risque d’être théorique. Les professionnels de terrain, au contraire, savent où se situent les vraies difficultés : accès, temps, matériel, contraintes émotionnelles, ruptures de transmission. Leur participation améliore la pertinence du document.
Le cinquième repère est de relier la politique à des outils concrets : fiche d’évaluation, trame de transmission, liste de vérification, scénario de formation, modèle de traçabilité, critères de réévaluation. Sans outillage, la politique reste un texte de référence peu vivant.
Enfin, il faut prévoir une révision régulière. Toute politique sur le risque post-mortem doit être relue à la lumière des incidents, des exercices, des évolutions de pratique et des retours clients. Ce cycle de révision est la condition de sa crédibilité.
Synthèse opérationnelle pour les décideurs
Pour un décideur, le sujet de la contamination post-mortem peut sembler technique, voire réservé aux spécialistes. En réalité, les enjeux sont profondément managériaux. Il s’agit d’assurer la sécurité, d’organiser la réponse, de soutenir les équipes, de protéger l’image de la structure et de garantir une prise en charge digne.
Le décideur n’a pas besoin de maîtriser chaque détail clinique ou technique. En revanche, il doit s’assurer que son organisation sait répondre à quelques exigences fondamentales. Dispose-t-elle d’une méthode de classification simple et partagée ? Les informations essentielles circulent-elles sans perte ? Les rôles sont-ils connus ? Les moyens matériels sont-ils disponibles au bon endroit ? Les situations atypiques peuvent-elles être escaladées rapidement ? Les retours d’expérience sont-ils exploités ?
Une organisation solide ne cherche pas à éliminer toute incertitude, ce qui serait irréaliste. Elle cherche à la réduire, à l’encadrer et à prendre des décisions proportionnées malgré elle. C’est précisément l’intérêt d’une bonne évaluation du risque : transformer un sujet sensible en processus maîtrisable.
Vue d’ensemble des attentes et réponses adaptées
| Besoin client ou opérationnel | Ce qu’il faut évaluer | Réponse attendue |
|---|---|---|
| Protéger les professionnels | État du corps, fluides, gestes prévus, voies d’exposition | Mesures de protection adaptées et limitation des manipulations inutiles |
| Sécuriser les proches | Niveau de contact possible, environnement, information disponible | Encadrement clair, accès maîtrisé, communication rassurante et précise |
| Éviter la contamination des lieux et matériels | Nature des surfaces, fuite éventuelle, circulation des personnes | Isolation ciblée, désinfection adaptée, traçabilité des zones et équipements |
| Maintenir la continuité de service | Niveau réel de risque, ampleur de la zone concernée, délai de reprise | Réponse proportionnée pour éviter les blocages excessifs |
| Prouver la maîtrise de la situation | Observations initiales, décisions prises, actions réalisées | Documentation exploitable et transmission fiable entre intervenants |
| Réduire les coûts cachés | Risques réellement significatifs versus risques supposés | Allocation cohérente des moyens et réduction des sur-réactions |
| Préserver l’image de l’organisation | Qualité de la communication, respect du défunt, professionnalisme visible | Intervention structurée, digne et compréhensible par tous |
| Améliorer les pratiques dans le temps | Incidents, écarts, difficultés terrain, retours d’expérience | Révision des procédures, formation ciblée et amélioration continue |
FAQ
Qu’est-ce que la contamination post-mortem recouvre exactement ?
La contamination post-mortem recouvre les risques de présence, de transfert ou de diffusion d’agents biologiques, de fluides, de matières organiques ou d’autres contaminants après le décès. Elle peut concerner le corps, les surfaces, les objets, les équipements de transport et les personnes qui interviennent directement ou indirectement.
Le simple fait qu’un corps soit présent signifie-t-il que le risque est élevé ?
Non. La présence d’un corps ne suffit pas à classer une situation en risque élevé. Il faut analyser le contexte clinique, l’état du corps, le délai depuis le décès, l’environnement, les gestes à réaliser et les moyens de protection disponibles. Le risque doit être évalué, pas supposé à son maximum.
Quels sont les facteurs qui font le plus monter le niveau de risque ?
Les facteurs les plus influents sont généralement la présence visible de fluides biologiques, l’altération de l’état du corps, un long délai avant prise en charge, un environnement souillé ou contraint, l’existence d’une suspicion infectieuse sérieuse, des gestes techniques multiples et une mauvaise traçabilité des informations.
Pourquoi l’environnement compte-t-il autant ?
Parce qu’un environnement chaud, exigu, encombré, humide ou déjà souillé augmente les possibilités de contact indirect, complique la manutention et rend plus difficile la maîtrise des surfaces contaminées. Un lieu maîtrisé réduit au contraire le nombre de scénarios d’exposition.
Qui faut-il considérer comme exposé ?
Il faut considérer tous les acteurs de la chaîne : intervenants directs, personnels indirects, équipes de nettoyage, transporteurs, prestataires logistiques, personnel de maintenance, proches et toute personne amenée à entrer en contact avec le corps, les surfaces ou les matériels potentiellement souillés.
Une suspicion suffit-elle à renforcer les précautions ?
Oui, dans une certaine mesure. Une suspicion sérieuse ne doit pas être ignorée. Elle justifie un niveau de vigilance renforcé tant que la situation n’est pas clarifiée. L’objectif est de rester proportionné : prudent sans basculer automatiquement dans un scénario maximal.
Quel est l’intérêt d’une grille d’évaluation ?
Une grille permet d’objectiver l’analyse, d’éviter les réactions uniquement émotionnelles, de parler un langage commun entre professionnels, de décider plus vite et de relier chaque niveau de risque à des mesures concrètes. Elle améliore la cohérence des pratiques et la traçabilité.
À quoi sert la traçabilité dans ce type de situation ?
Elle sert à assurer la continuité de la prise en charge, à transmettre les informations utiles au maillon suivant, à justifier les décisions prises, à analyser les incidents et à démontrer au client ou à l’établissement que la situation a été gérée de manière sérieuse et proportionnée.
Faut-il toujours mobiliser des mesures maximales pour se protéger juridiquement ?
Non. Une réponse systématiquement maximale peut sembler prudente, mais elle est souvent contre-productive. Elle entraîne des coûts inutiles, une fatigue opérationnelle et une perte de sens des procédures. Ce qui protège réellement une organisation, c’est une évaluation rigoureuse, argumentée, tracée et proportionnée.
Comment rendre cette évaluation utile pour un client ou un décideur ?
Il faut la traduire en décisions concrètes : niveau de risque compréhensible, actions immédiates, moyens nécessaires, limites d’accès, exigences de nettoyage, documents de preuve et conditions de reprise d’activité. Plus l’évaluation est lisible et opérationnelle, plus elle a de valeur pour le client.